В уральских регионах формируются списки людей для углублённой диспансеризации. В первую очередь её пройдут те, кто переболел коронавирусом. Процедура поможет докторам выявить, какие осложнения возникают после перенесённой инфекции, и предотвратить смертельные случаи от них.
Во время недавнего визита в Екатеринбург министр здравоохранения РФ Михаил Мурашко заявил, что теперь главный акцент в работе медиков – на реабилитации и наблюдении за теми, кто переболел COVID-19. «Диспансеризация только началась. Сейчас формируются списки участников. После их начнут приглашать в поликлиники на профилактические осмотры. Надеюсь, желающих отказаться не будет», – отметил он.
Речь идёт о расширенной диспансеризации, объявленной в России с 1 июля. По первоначальным планам она должна была охватить всю страну, однако из-за резкого роста числа регионов, где произошли вспышки инфекции, власти допустили начало процедуры в 62 субъектах из 85. В их числе – регионы Большого Урала. Здесь углублённая диспансеризация является для докторов приоритетом.
Обследования пройдут пациенты, перенёсшие коронавирусную инфекцию два – шесть месяцев назад.
В дальнейшем пройти процедуру могут в том числе те, кто не лечились у врачей, но предполагают, что перенесли инфекцию в лёгкой или бессимптомной форме. Российские врачи и учёные ещё раньше призывали следить за такими пациентами особо пристально.
Осенью прошлого года кардиолог, главный внештатный специалист в области профилактической медицины Минздрава России по Центральному, Уральскому, Сибирскому и Дальневосточному федеральным округам Сергей Бойцов демонстрировал коллегам анализ, наглядно показывающий, что человек может погибнуть от осложнений коронавирусной инфекции даже спустя несколько месяцев.
 ©octagon.media, 2021
©octagon.media, 2021
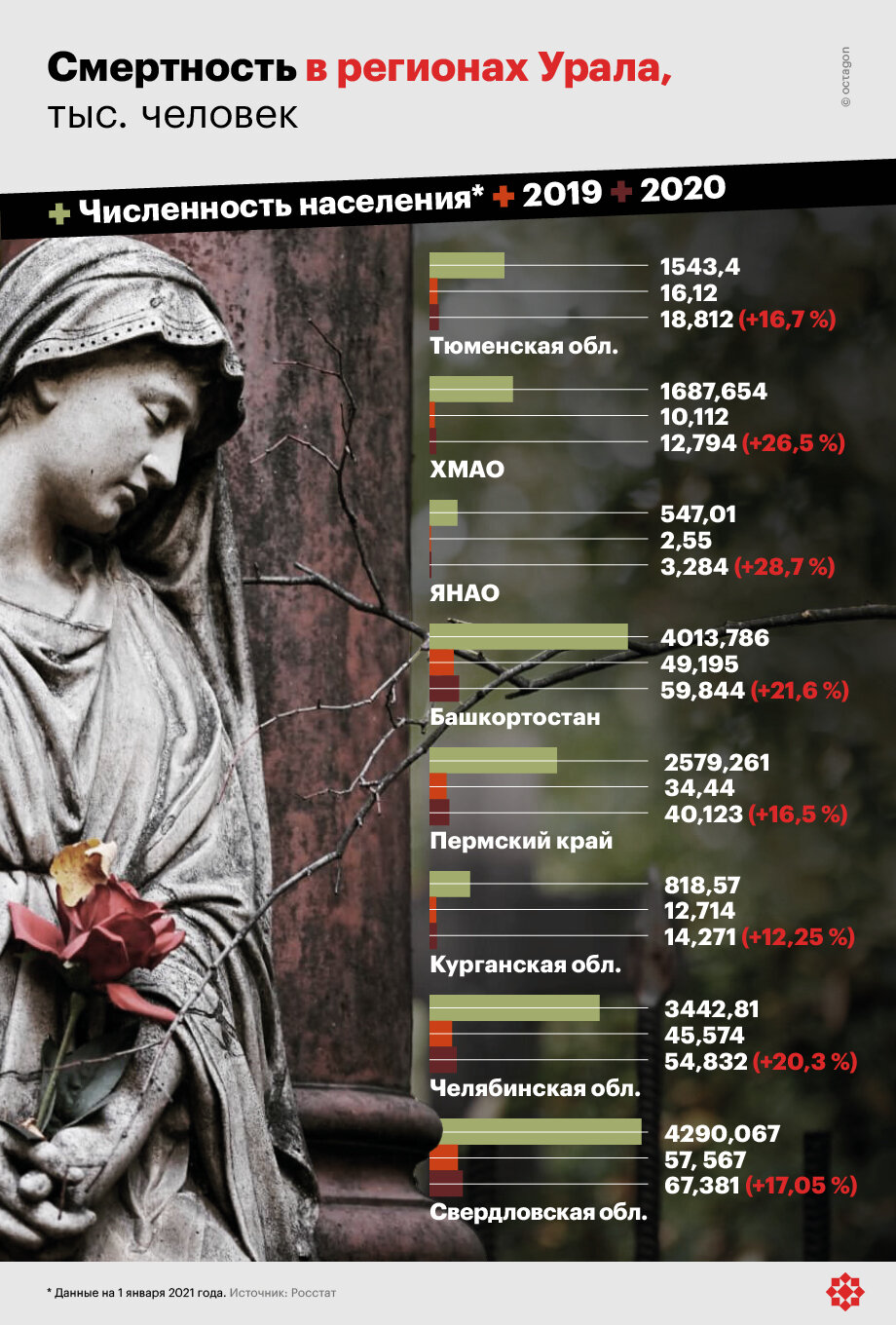
Цифры смертности по итогам ковидного года во многих субъектах увеличились. В ряде регионов Большого Урала рост составил 20 процентов за год. Коронавирус напрямую виноват только в небольшой части смертей. Вместе с тем вирус сильно бьёт по системе кровообращения, летальные исходы из-за проблем с которой и занимают первые места в списке причин смерти.
Углублённая диспансеризация должна стать спасительной операцией как для врачей, так и для пациентов. Она поможет увидеть, что же всё-таки происходит с людьми после перенесённой инфекции на примере большого числа исследованных, а медики поймут, что делать, чтобы спасти человека от возможных осложнений и преждевременной смерти.
Бомба замедленного действия
На рост смертности от заболеваний сердца среди первых обратил внимание гендиректор ФБГУ «Национальный медицинский исследовательский центр кардиологии» (НМИЦ кардиологии) Минздрава России Сергей Бойцов. Учёный проанализировал динамику показателей смертности от болезней системы кровообращения (БСК) в 2020 и 2019 годах с учётом патологоанатомических данных.
В структуре воздействия COVID-19 на смертность в сентябре 2020 года его влияние на летальный исход от БСК имело место в 67 процентах случаев. Ещё в 33 процентах случаев COVID-19 не являлся основной причиной смерти и не оказал существенного влияния на развитие смертельных осложнений. Но, выстроив график по месяцам, врач заметил, что уровень смертности от БСК начинает реагировать на инфекцию через один-два месяца, и увидел, что и в этих 33 процентах инфекция всё же влияла на летальность.
– Если мы учтём отсрочку, я думаю, что эти 33 процента тоже работают, но уже в отставленном порядке, через триггерные механизмы – обострения заболеваний атеросклеротического генеза, в том числе через провокацию атеросклеротического состояния, обострения течения сердечной недостаточности и артериальной гипертонии, – пояснил в ходе выступления на закрытой конференции по лечению COVID-19 Сергей Бойцов.
COVID-19 – ускоритель и усилитель хронических недугов
Первое место во всех регионах Большого Урала за 2020 год занимают смерти в результате заболеваний кровеносной системы. Согласно статистическим данным субъектов, в Тюменской и Свердловской областях от них погибло 47 процентов умерших, в Башкирии – 37 процентов, в Прикамье – свыше 50 процентов, то есть каждый второй. Второе место занимает онкология, третье – смерти от внешних причин. Исключение – Башкортостан: здесь после смерти от БСК следуют летальные исходы от болезней органов дыхания, а затем от онкологии.
По наблюдениям Сергея Бойцова, роль в повышенной смертности играют не только осложнения после коронавируса, но и уменьшение числа обращений с неотложными кардиологическими состояниями из-за страха заразиться (на 10–40 процентов), и рост поздней госпитализации с ними же на четверть.
 Заболевания сердечно-сосудистой системы лидируют в качестве осложнений после перенесённого коронавируса.Фото: Сергей Бобылев/ТАСС
Заболевания сердечно-сосудистой системы лидируют в качестве осложнений после перенесённого коронавируса.Фото: Сергей Бобылев/ТАСС
Главный внештатный специалист Министерства здравоохранения РФ по медицинской профилактике УрФО Сергей Токарев сообщил «Октагон.Урал», что число пациентов с впервые выявленными заболеваниями системы кровообращения сильно выросло во многом из-за того, что ранее больные перенесли COVID-19. Рост этой категории заболеваний составил от 15 до 25 процентов в зависимости от региона. Например, в Ямало-Ненецком автономном округе, где проживает более молодое население, осложнения, в том числе на сердце, диагностируются реже. В Курганской и Челябинской областях людей пенсионного возраста больше, и потому эти регионы чаще сталкиваются с последствиями инфекции.
В департаменте здравоохранения Ханты-Мансийского автономного округа также признают, что произошедший в 2020 году рост показателей смертности обусловлен влиянием COVID-19.
«Новая коронавирусная инфекция существенно повлияла на развитие смертельных осложнений у граждан, имеющих тяжёлые хронические заболевания, что привело к возникновению избыточной смерти».
Департамент здравоохранения Ханты-Мансийского автономного округа
Там также поддерживают коллег в том, что население реже обращается за медпомощью из-за страха инфицирования. В регионе были приостановлены диспансеризация и диспансерное наблюдение и существенно ограничена возможность оказания плановой специализированной помощи в связи с перепрофилированием коек в инфекционные.
Диспансерное наблюдение сохранили в другом регионе – Курганской области. Работали сосудистые центры, первичные сосудистые отделения для оказания медпомощи пациентам с острым коронарным синдромом, острым нарушением мозгового кровообращения, онкологические круглосуточные, дневные стационары и отделения амбулаторной онкологии. Это позволило достичь того, что структура смертности в Курганской области не поменялась.
Характерно, что в регионах, где представители здравоохранения сразу взяли курс на реабилитацию пациентов с COVID-19, власти вовсе отметили снижение числа умерших от БСК.
Такие результаты минздрав Челябинской области получил, проанализировав смертность за первый квартал 2021 года по сравнению с аналогичным периодом 2020 года.
В региональном минздраве «Октагон.Урал» сообщили, что доктора учитывали главную опасность вируса в виде осложнений сердечно-сосудистых заболеваний, например тяжело протекающих инсультов. Поэтому они ввели реабилитацию пациентов уже на уровне реанимации и продолжали следить за восстановлением в условиях больничного стационара. При выписке медработники выдавали пациенту направление на продолжение реабилитационного лечения в условиях дневного стационара или поликлиник. Проходят его жители региона в городских больницах, центрах реабилитации, санаториях и курортах Челябинской области.
Несмотря на успех, для региона всё же характерны другие маркеры увеличения смертности после перенесённого ковида: рост смертей от пневмонии, хронической обструктивной болезни лёгких (ХОБЛ) и болезней эндокринной системы за счёт сахарного диабета. Почему реабилитация не повлияла на эти показатели, покажет углублённая диспансеризация.
На уровень смертности повлияла оснащённость больниц
Главный внештатный специалист Министерства здравоохранения РФ по медицинской профилактике УрФО Сергей Токарев уверен, что ключевым в прогнозах преждевременных смертей после COVID-19 стало то, как работала система здравоохранения в плане лечения и реабилитации в конкретном субъекте.
Сейчас одни регионы столкнулись с ростом смертности, в том числе от осложнений ковида, а другие, напротив, улучшили показатели. Это связано с тем, что у субъектов были разные возможности для диагностики и лечения коронавирусных больных. Они остаются неравнозначными и сейчас.
 Неравнозначные возможности в регионах для диагностики и лечения больных коронавирусом стали причиной роста смертности.Фото: Павел Бедняков/РИА Новости
Неравнозначные возможности в регионах для диагностики и лечения больных коронавирусом стали причиной роста смертности.Фото: Павел Бедняков/РИА Новости
– Я приезжал с Ямала в Свердловскую область с аудитом. Спрашиваю у коллег в одной больнице: «Есть КТ у вас?». Говорят: «Нет». У соседей тоже нет. А в такой-то поликлинике при такой-то больнице? Тоже нет. А в это время небольшой Ямал купил не менее восьми новых компьютерных томографов. Я понимаю, ЯНАО – отдалённый район, низкая плотность населения, значительное расстояние от одной больницы до другой, но тем не менее регион смог закупить технику, и это стало весьма серьёзным фактором в ранней диагностике ковидной пневмонии, скорости оказания медпомощи и, конечно, в борьбе с последствиями, – говорит Сергей Токарев.
По словам специалиста, несмотря на очередной рост заболевших ковидом в России, максимум усилий докторам пора направлять на раннее выявление осложнений у пациентов, перенёсших коронавирус.
– От 15 до 30 процентов пациентов, перенёсших коронавирусную инфекцию в тяжёлой форме, получают тромботические и тромбогенные осложнения различных локализаций. Мы это видим на практике, – говорит врач.
Картинка сложится из деталей
Власти и работники здравоохранения ввели для дополнительной диспансеризации конкретные маркеры состояния здоровья. Они покажут врачам, что происходит с организмом после перенесённого заболевания, и как прогрессируют на этом фоне хронические заболевания.
В первый этап диспансеризации входят общий и биохимический анализы крови, измерение насыщения крови кислородом (сатурация), тест с шестиминутной ходьбой, спирометрия, рентген грудной клетки, приём терапевта. Те, кто переболел, сдают анализ на определение концентрации D-димера в крови – маркера потенциального риска тромбообразования. Если понадобится уточнить диагноз, человек будет проходить второй этап процедуры. Он включает в себя эхокардиографию, КТ лёгких и доплеровское исследование сосудов нижних конечностей.
«Даже если человек не жалуется на самочувствие, ему необходимо обследоваться. Чувствовать себя здоровым и быть здоровым – далеко не одно и то же».
Сергей Токареввнештатный специалист Министерства здравоохранения РФ по медицинской профилактике УрФО
– Самый простой пример – это гипертоническая болезнь: её называют «ласковым убийцей», потому что она протекает без единого симптома. Человек не подозревает, что у него проблемы с давлением, а потом оказывается в реанимации. Эффект от диспансеризации мы будем явно наблюдать через несколько лет, ведь она помогает выявить опасные заболевания на ранних стадиях и избежать преждевременной смерти, – сказал Сергей Токарев.
Медики намерены изучить данные здоровья максимального числа людей, переболевших коронавирусом. Уже сейчас понятно, что восстановление после инфекции занимает не менее года, а значит, результаты анализов будут достоверными и помогут спасти жизни обследованных и тех, кто ещё только заразился COVID-19.